特定健診・特定保健指導事業
平成20年4月から始まる
内臓脂肪症候群(メタボリックシンドローム)に着目した
特定健診・特定保健指導について
- 医療保険者に対し、40歳以上75歳未満の被保険者及び被扶養者を対象とする、内臓脂肪型肥満に着目した健診と保健指導の事業実施が義務化されます。
- 内臓脂肪型肥満に着目した生活習慣病予防のための保健指導を必要とする者を抽出する健診となります。
| 項目 | これまでの健診・保健指導 | これからの健診・保健指導 | |
|---|---|---|---|
| 健診・保健指導の関係 | 健診に付加した保健指導 |
最新の科学的知識と、課題抽出のための分析 |
内臓脂肪型肥満に着目した生活習慣病予防のため の保健指導を必要とする者を抽出する健診 |
| 特徴 | プロセス(過程)重視の保健指導 | 結果を出す保健指導 | |
| 目的 | 個別疾患の早期発見・早期治療 | 内臓脂肪型肥満に着目した早期介入・行動変容 リスクの重複がある対象者に対し、医師、保健師、管理栄養士等が早期に介入し、行動変容につながる保健指導を行う |
|
| 内容 | 健診結果の伝達、理想的な生活 習慣に係る一般的な情報提供 |
 |
自己選択と行動変容 対象者が代謝等の身体のメカニズムと生活習慣との関係を理解し、生活習慣の改善を自らが選択、行動変容につなげる |
| 保健指導の対象者 | 健診結果で「要指導」と指摘され、健康教育等の保健事業に参加した者 | 健診受診者全員に対し、必要度に応じ、階層化された保健指導を提供 リスクに基づく優先順位をつけ、保健指導の必要性に応じて「情報提供」「動機づけ支援」「積極的支援」を行う |
|
| 方法 | 一時点の健診結果のみに基づく保健指導 画一的な保健指導 |
行動変容を促す手法 |
健診結果の経年変化及び将来予測を踏まえた保健指導 データ分析等を通じて集団としての健康課題を設定し、目標に沿った保健指導を計画的に実施 個人の健診結果を読み解くとともに、ライフスタイルを考慮した保健指導 |
| 評価 | アウトプット(事業実施量)評価 実施回数や参加人数 |
アウトカム(健診・保健指導結果)評価 糖尿病等の有病者・予備群の25%減少 |
|
| 実施主体 | 市町村 | 医療保険者 |
特定健診診査の項目
必須項目
- 質問票(服薬歴、喫煙歴 等)
- 身体計測(身長、体重、BMI、腹囲)
- 理学的検査(身体診察)
- 血圧測定
- 血液検査
- 脂質検査(中性脂肪、HDLコレステロール、LDLコレステロール)
- 血糖検査(空腹時血糖又はHbA1c)
- 肝機能検査(GOT、GPT、γ-GTP)
- 検尿(尿糖、尿蛋白)
詳細な健診の項目(一定の基準の下、医師が必要と認めた場合に実施)
- 心電図検査
- 眼底検査
- 貧血検査(赤血球数、血色素量、ヘマトクリット値)
保健指導対象者の選定と階層化
| ステップ1 | 腹囲 BMI |
(1)腹囲 男性85cm、女性90cm以上 (2)腹囲 男性85cm、女性90cm未満、かつBMI 25以上 |
| ステップ2 | ①血糖 | 空腹時血糖 100mg/dl以上 |
HbA1c 5.2%以上 |
薬剤治療中 |
| ②脂質 | 中性脂肪 150mg/dl以上 |
HbA1c 40mg/dl未満 |
薬剤治療中 | |
| ③血圧 | 収縮期血圧 130mmHg以上 |
拡張期血圧 85mmHg以上 |
薬剤治療中 | |
| ④質問票 | 喫煙歴あり | (①から③のリスクが1つ以上の場合にのみカウント) | ||
| ステップ3 | (1)の場合①~④の追加リスク0 (2)の場合①~④の追加リスク0 |
情報提供レベル | |
| (1)の場合①~④の追加リスク1 (2)の場合①~④の追加リスク1又は2 |
動機づけ支援レベル | ||
| (1)の場合①~④の追加リスク1 (2)の場合①~④の追加リスク1又は2 |
動機づけ支援レベル |
| ステップ4 |
|
標準的な保健指導
1.糖尿病等の生活習慣病の予備群に対する保健指導
- 対象者の生活を基盤とし、対象者が自らの生活習慣における課題に気づき、健康的な行動変容の方向性を自らが導き出せるように支援すること
- 対象者に必要な行動変容に関する情報を提示し、自己決定できるように支援することであり、そのことによって、対象者が健康的な生活を維持できるよう支援すること
2.対象者ごとの保健指導プログラムについて
- 保健指導の必要性ごとに「情報提供」「動機づけ支援」「積極的支援」に区分されるが、各保健指導プログラムの目標を明確化した上で、サービスを提供する必要がある。
| 情報提供レベル | 自らの身体状況を認識するとともに、健康な生活習慣の重要性に対する理解と関心を深め、生活習慣を見直すきっかけとなるよう、健診結果の提供にあわせて、基本的な情報を提供することをいう。 |
|---|---|
| 動機づけ支援レベル | 対象者が自らの健康状態を自覚し、生活習慣の改善のための自主的な取り組みを継続的に行うことができようになることを目的とし、医師、保健師又は管理栄養士の面接・指導のもとに行動計画を策定し、生活習慣の改善のための取り組みに係る動機づけ支援を行うとともに、計画の策定を指導した者が、計画の実績評価を行う保健指導をいう。 |
| 動機づけ支援レベル | 対象者が自らの健康状態を自覚し、生活習慣の改善のための自主的な取り組みを継続的に行うことができようになることを目的とし、医師、保健師又は管理栄養士の面接・指導のもとに行動計画を策定し、生活習慣の改善のための、対象者による主体的な取組に資する適切な働きかけを相当な期間継続して行うとともに、計画の策定を指導した者が、計画の進捗状況評価と計画の実績評価(計画策定の日から6ヶ月以上経過後に行う評価をいう)を行う |
情報提供の内容
| 支援形態 |
|
|---|---|
| 支援内容 |
|
動機づけ支援の内容
| 支援形態 |
|
|---|---|
| 支援内容 |
|
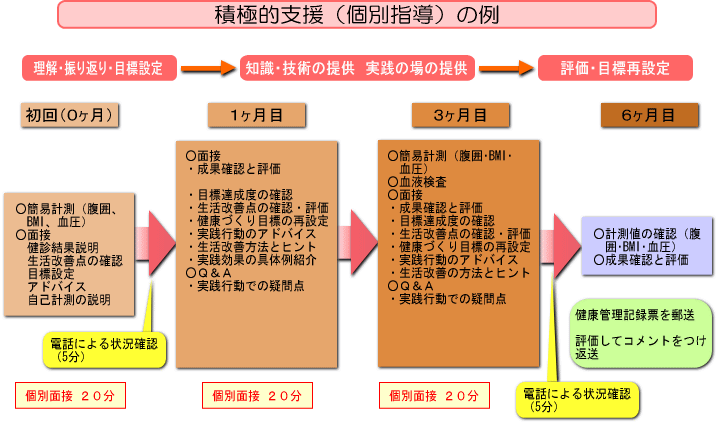
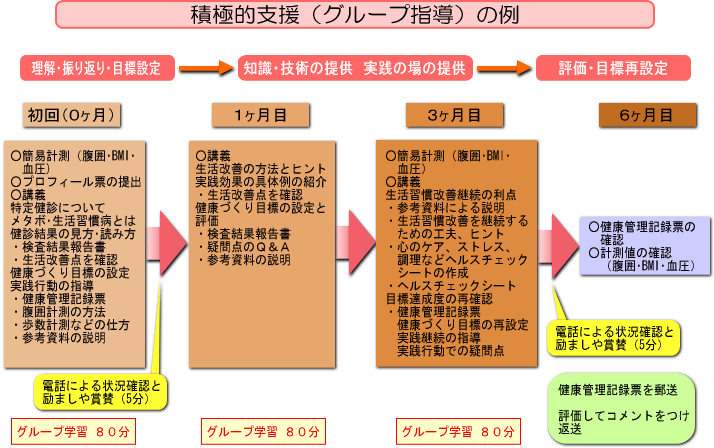
積極的支援の内容
○初回時の面接による支援 動機づけ支援における面接による支援と同様。
○3ヶ月以上の継続的な支援
| 支援形態 | ・個別支援 ・グループ支援 ・電話 ・e-mail 等 ※継続的な支援に要する時間は、ポイント数の合計が180ポイント以上とする。 |
|---|---|
| 支援内容 |
|
| 支援ポイント | 合計180ポイント以上とする
[内訳]
|
○6ヶ月後の評価
| 支援形態 | ・個別支援 ・グループ支援 ・電話 ・e-mail 等 |
|---|---|
| 支援内容 |
|
保健指導の事例